de cáncer de mama
Otros sitios para consultar
- Escrito por: Imma Grau
- Categoría: General
Entidades
- Cáncer de mama- PortalClínic Hospital Clínic de Barcelona
- Videos sobre Cáncer de Mama- forumclinic-Hospital Clínic de Barcelona.
- Blog sobre Cáncer de Mama de la Escuela Andaluza de Pacientes.
- About Herbs, Botanicals & Other Products-Memorial Sloan Kettering Cancer Center- Medicina integrativa (Inglés).
- Breastcancer.org es una organización sin fines de lucro dedicada a brindar la información confiable actualizada sobre cáncer de mama.
- NIH-Instituto Nacional del Cáncer (EEUU).
- MedlinePlus - Página divulgativa de la Biblioteca Nacional de Medicina de los Institutos Nacionales de Salud de los EEUU.
Sociedades Científicas
- Grupo Español de Investigación en Cáncer de Mama (GEICAM),
- Sociedad Española de Ocncología Médica (SEOM).
- Sociedad Americana Contra el Cáncer (ASCO)-Cancer.org
- Grupo SOLTI - Innovative Breast Cancer Research - SOLTI
Asociaciones de Pacientes:
- FECMA: Federación Española de asociaciones de Cáncer de Mama a la que pertenece el Grup Agata.
- Asociación Española Contra el Cáncer: es una ONL de carácter benéfico asistencial.
- Tómatelo a Pecho: Asociación civil en Mexico, Caribe y América latina que tiene como principal objetivo el contribuir a reducir la letalidad del cáncer de mamá, a través de la detección temprana y su tratamiento eficaz.
- Kàlida: Fundació Kàlida Centre Sant Pau, fundación benéfica de tipo asistencial que nace con la voluntad de ayudar a mejorar la calidad de vida de las personas con cáncer y la de sus familiares y amigos ofreciendo apoyo práctico, emocional y social de manera gratuita y abierta a todo el mundo.
- Oncolliga: Entidad sin aánimo de lucro que tiene como principal finalidad la atención psicosocial a personas con cáncer y sus familiares durante todo el procesos de la enferemedad. Tiene como objetivo mejorar su bienestar y su calidad de vida. Realiza muchas actividades de sensibilización, divulgación y prevención.
Blogs de pacientes con cáncer de mama:
Otros recursos
- Escrito por: Equip de redacció
- Categoría: General

Además de los consejos detallados por efectos secundarios, proponemos otros recursos de ayuda de caracter general como son:
Aspectos psicológicos y sociales
Cada persona responde de manera diferente ante un diagnóstico de una enfermedad como el Cáncer de Mama. El diagnóstico es una vivencia compleja, de gran impacto emocional y psicológico, modulada por múltiples variables, como el estadío y pronóstico, las circunstancias vitales del momento del diagnóstico, la comunicación de la noticia, el significado que la persona otorgue al hecho de padecer un cáncer, aspectos subjetivos, el tipo de personalidad, las vivencias anteriores, etc. Éstas son algunas de las variables que modularán el impacto emocional del diagnóstico y el enfrentamiento al tratamiento.
Hay recursos para mitigar, en lo posible, los trastornos de ansiedad, ira y tristeza que se puedan producir. Hay profesionales especializados, los psico-oncólogos que pueden ayudar a sobrellevar el proceso. Hay técnicas de grupo que también sirven de ayuda, como el yoga, el mindfulness, la sofrología y la musicoterapia, que aunan el aprendizaje de técnicas de reducción de estrés, con el contacto con otras personas que atraviesan por la misma situación, si se realizan en asociaciones de pacientes o en centros asistenciales.
Contenido relacionado:
- Mindfulness en Milford sound (nuestro rincón de Minfulness)
- Efectos psicológicos del tratamiento del cáncer de mama
La alimentación
Es posible durante las quimioterapias que se de una variación en el apetito y en los sentidos del gusto y el olfato. Es muy conveniente no ganar peso, ni durante los tratamientos dirigidos. Es muy recomendable mantener un peso adecuado, en todos los casos, y en el caso de los tumores de tipo hormono dependiente más, ya que en la grasa corporal se producen estrógenos (es la principal fuente tras la menopausia). Una dieta sana y variada, baja en colesterol del malo y con mucha ruta y verdura, resulta la mejor opción.
Contenido relacionado:
Ejercicio
Cada vez hay más pruebas de que el ejercicio ayuda a la prevención del cáncer. Y lo que es evidente es un factor muy importante en el control del peso, y el bienestar físico y emocional. Tanto es así, que está altamente recomendado, hacer ejercicio durante todas las fases de la quimioterapia, adaptado a las posibilidades de cada persona. La danzaterapia, la marcha nórdica y la microgimnasia, son prácticas habitualmente recomendadas durante el proceso.
Contenido relacionado:
Otros aspectos a tener en cuenta
- Escrito por: Equip de redacció
- Categoría: General

Cáncer hereditario y consejo genético
Hoy en día sabemos que un 5-10% de cánceres de mama tienen un componente hereditario. Esto quiere decir que hemos heredado una mutación genética que favorece el desarrollo del cáncer de mama y otros tumores. Las mutaciones asociadas al cáncer de mama más frecuentes y estudiadas son BRCA1 y BRCA2, pero existen muchas otras menos frecuentes como PALB2, ATM, CHECK2 o p53 y, probablemente muchas otras desconocidas todavía.
Se debe sospechar la presencia de un síndrome de cáncer de mama hereditario en los siguientes casos:
- Cuando el diagnóstico de cáncer se produce en edades jóvenes (<40 años)
- Cuando existen varios casos de cáncer en la familia, habitualmente el mismo tipo de cáncer o tumores relacionados por ejemplo ovario, próstata, páncreas, entre otros
- Cuando existe afectación de diferentes generaciones (abuelos, hijos, nietos)
- Ante la presencia de tumores de mama bilaterales
- Individuos con más de un tumor primario, por ejemplo, mama y ovario en la misma persona
Las pruebas genéticas sólo se recomiendan a individuos cuyos antecedentes personales o familiares son altamente sugestivos de un cáncer hereditario y cumplen los criterios clínicos determinados. La valoración adecuada de estos individuos y de sus familiares se debe realizar en Unidades de Consejo Genético en Cáncer.
Tipos de células y tipos de tumores
- Escrito por: Equip de redacció
- Categoría: General
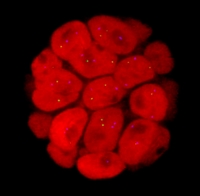
Las células del cuerpo humano tienen en su superficie proteínas o receptores que actúan como “interruptores” de encendido y apagado. Estos receptores, reciben mensajes de sustancias que circulan por la sangre y les indican qué hacer. Los receptores sirven para regular el metabolismo y la actividad normal de las células. Las células cancerígenas también tienen receptores que cuando se estimulan o “encienden” por sustancias presentes en la sangre favorecen su crecimiento, multiplicación, invasión, etc.
Existen principalmente dos tipos de receptores hormonales en el cáncer de mama: los receptores de estrógenos y los receptores de progesterona. Su función está regulada por las hormonas del mismo nombre. Estos receptores están presentes en las células mamarias normales y en otros órganos del cuerpo como los ovarios y los huesos. En la mujer, intervienen en el ciclo menstrual, el desarrollo sexual, el embarazo, la menopausia, etc. Los hombres también tienen estas hormonas, aunque en niveles más bajos y están implicados principalmente en la salud de los huesos y el colesterol. En el cáncer de mama, cuando estos receptores están presentes, también están regulados por las hormonas, pero su función es potenciar el crecimiento y desarrollo tumoral.
El receptor HER2
Es el receptor 2 del factor de crecimiento epidérmico humano.En las células normales este receptor interviene en el crecimiento de las células. Si las células del tumor tienen muchos más receptores HER2 de los que son habituales en una célula normal, la célula maligna crecerá con mucha más facilidad que otras.
los que son habituales en una célula normal, la célula maligna crecerá con mucha más facilidad que otras.
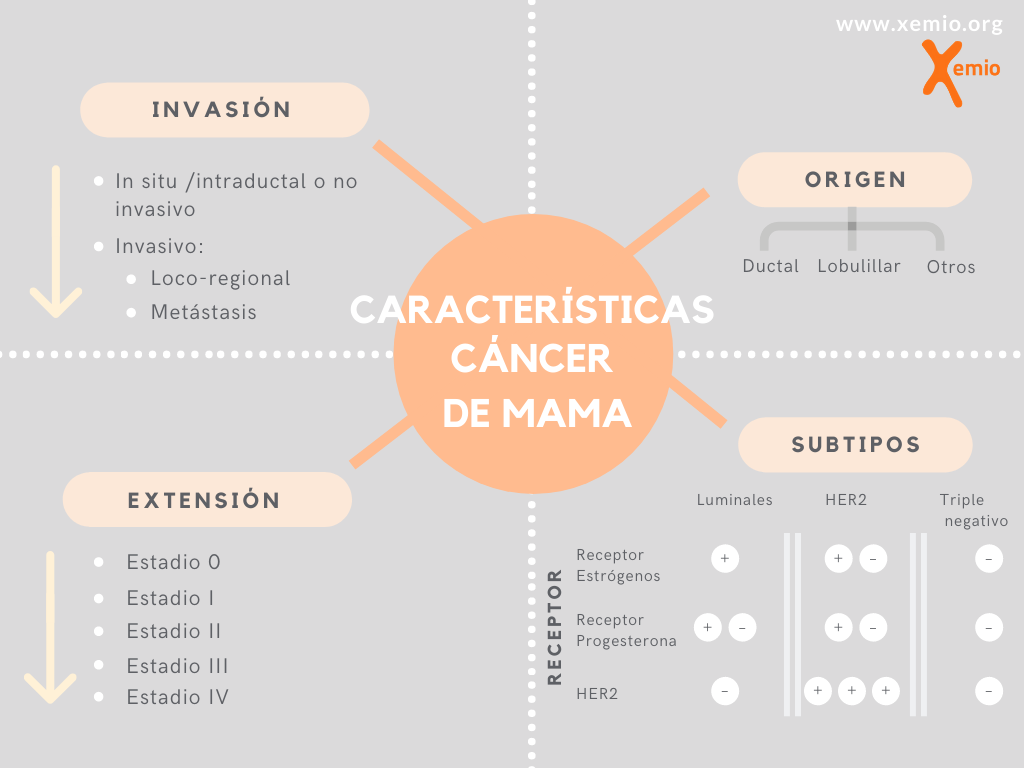
Dependiendo de la presencia o ausencia de estos receptores, el cáncer de mama se puede clasificar en cuatro tipos distintos. Esta clasificación es muy importante porque permite seleccionar el tratamiento que un paciente puede recibir para tratar su enfermedad de manera más eficaz y personalizada:
1. Tumores LUMINALES, hormonodependientes u hormonosensibles. Son el tipo más frecuente de tumores de mama, cerca del 70% de los casos. Son aquellos tumores cuyas células expresan receptores hormonales, de estrógenos y/o progesterona. Por tanto, sus funciones dependen o están reguladas por estas hormonas.
Los tumores hormondependientes se clasifican a su vez en dos subtipos: Los Luminales A, que tienen alta expresión tanto de receptores estrógenos como de progesterona, y tienen bajo índice proliferativo (pocas células multiplicándose). Son el subtipo de mejor pronóstico. En general, son muy sensibles al tratamiento hormonal y poco sensibles a la quimioterapia. El segundo subtipo, son los Luminales B, en los que la expresión de los receptores hormonales es más baja, y tienen mayor índice proliferativo. Su respuesta al tratamiento hormonal es variable y pueden ser más sensibles a la quimioterapia.
2. Tumores HER2 POSITIVO. Representan entre un 15 y un 20% de los cánceres de mama. Son aquellos tumores que tienen sobreexpresión del receptor HER2 en sus células (presencia de muchos más receptores HER2 de los normales en sus células). Estos tumores pueden o no tener también receptores hormonales. Su tratamiento se basa en fármacos llamados anti-HER2, dirigidos específicamente contraesta proteína, bloqueando e impidiendo el crecimiento del tumor.
3. Tumores TRIPLE NEGATIVO. Son tumores cuyas células carecen tanto de receptores hormonales (estrógeno y progesterona) como de HER2. Representa un 10 - 15% de los tumores de mama. Al no tener estas proteínas no responden al tratamiento hormonal ni anti-HER2 y su tratamiento se basa en distintos tipos de quimioterapia.
Contenido relacionado
- ¿Cómo clasificamos el cáncer de mama que me han diagnosticado?
- Tratamientos personalizados en cáncer de mama
Diagnóstico: ¿Qué pruebas me van a realizar?
- Escrito por: Equip de redacció
- Categoría: General

Es importante clasificar y conocer todos los aspectos del cáncer de mama para que pueda tratarse de forma óptima en todos los pacientes. No todos los cánceres de mama son iguales y cada paciente es diferente y único, por lo que es necesario realizar varias pruebas y exámenes.
A continuación, enumeramos algunas de las pruebas más frecuentemente realizadas, cuando se está en el proceso diagnóstico de cáncer de mama. Sin embargo, no todos los pacientes se realizarán todas las pruebas. Su médico valorará las que son necesarias en cada caso.
Historia clínica exhaustiva
Su médico le preguntará sobre enfermedades, antecedentes personales y familiares (hoy en día sabemos que hay tipos de cánceres que pueden ser hereditarios), medicación que tome habitualmente y alergias a medicamentos o contrastes. Así mismo, es importante conocer sus antecedentes ginecológicos como la toma de anticonceptivos o tratamientos hormonales, embarazos, seguimiento ginecológico y si se encuentra en pre o post menopausia.
Examen físico
Además de un examen físico general, es necesaria la palpación de ambas mamas y la exploración de los territorios ganglionares cercanos: axilares, supra/infraclaviculares y cervicales.
Análisis sanguíneos
Se debe evaluar además de las células sanguíneas, el estado de otros órganos del cuerpo como el riñón, el hígado, etc. A veces puede ser necesario evaluar el estado hormonal si existen dudas sobre si la paciente ha alcanzado o no la menopausia.

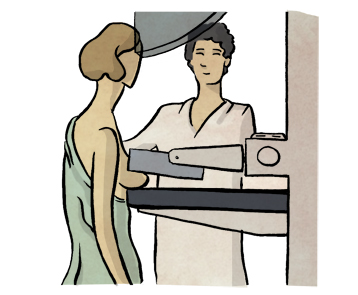
Mamografía bilateral
Es una prueba fundamental en el diagnóstico de cáncer de mama y, se realizará a todas las pacientes con sospecha de enfermedad salvo contadas excepciones. Es una prueba de imagen que utiliza rayos X para ver el tejido mamario y la presencia de masas o calcificaciones. Forma parte del screening o pruebas de cribaje poblacional para detectar el cáncer de mama en estadios precoces. Se realizan de forma periódica desde los 55 hasta los 70 años. Es importante que se realice de forma bilateral (en las 2 mamas) ya que existen casos de cáncer de mama bilateral. En el caso de llevar prótesis mamaria disminuye la eficacia para diagnosticar. Es importante llevar sujetador cómodo y evitar el uso de desodorantes el día de la prueba. Se colocará la mama en una plataforma y sobre ella se ejercerá presión con otra placa. En ocasiones puede resultar dolorosa, pero es importante ejercer una adecuada presión para obtener la máxima calidad de imagen.
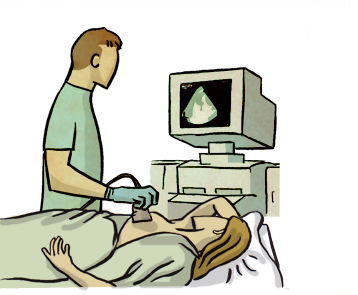
Ecografía
Es una prueba de imagen complementaria a la mamografía. Utiliza las ondas de ultrasonidos para valorar mejor algunos tipos de lesiones mamarias. Además, sirve para buscar ganglios linfáticos que puedan estar afectados, principalmente en la axila. Sirve también como guía para realizar biopsias o punciones de las lesiones sospechosas.
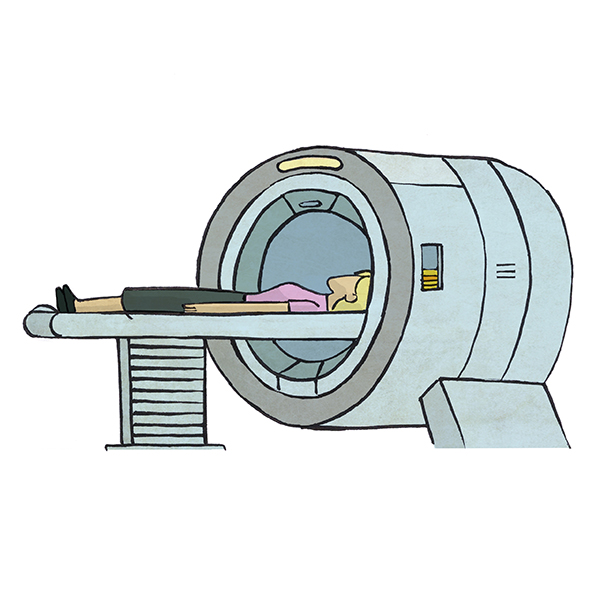
Resonancia magnética mamaria
Es una prueba de imagen también complementaria a la mamografía y ecografía. Es más sensible que la mamografía para valorar algunas lesiones y aporta más información de ambas mamas y algunos territorios linfáticos. Aporta más detalles de las lesiones y, en ocasiones (en función de la densidad del tejido mamario o la presencia de prótesis mamaria), es la prueba de imagen de primera elección. Está contraindicada en caso de que el paciente sea portador de prótesis metálicas o marcapasos ya que utiliza un imán de gran escala para obtener la imagen. Es necesaria la administración de un contraste por vía intravenosa para una mejor caracterización de la lesión. Informe a su médico si ha presentado alergias previas o padece enfermedades que afectan al riñón.
Tomografía computarizada
Sirve para descartar o diagnosticar metástasis en otros órganos: hígado, pulmones, huesos, ganglios, etc. Utiliza múltiples rayos X en diferentes posiciones para obtener una imagen detallada. También es necesaria la aplicación de un contraste intravenoso por lo que debe informar a su médico si tiene alergias o enfermedades renales. Está indicada en cáncer de mama con alto riesgo o sospecha de enfermedad a distancia.
Gammagrafía ósea
Es una prueba de imagen que utiliza un fármaco radioactivo que se une específicamente a las células que forman el hueso (osteoblastos). Tras la administración del fármaco se realiza un rastreo que capta dicha radiación y sirve para valorar la presencia de metástasis en los huesos.
PET
Es una prueba de imagen que utiliza la radiación emitida por diferentes fármacos radioactivos. El más utilizado es la glucosa unida al flúor (FDG). Como la glucosa es la principal fuente de energía de las células, el PET mostrará aquellas áreas del cuerpo que presentan mayor actividad, como son las células cancerosas. Su uso no es rutinario en todas los pacientes, está indicado para descartar metástasis en los casos en que las anteriores pruebas de imagen (tomografía, gammagrafía) sean dudosas. Deberá informar a su médico si ha sido diagnosticada de diabetes ya que esta prueba puede verse alterada.
Biopsia o citología
El diagnóstico definitivo de cáncer se realiza siempre a través del análisis al microscopio de una muestra del tumor. La muestra para este estudio se extrae mediante biopsia (más adecuado por ser de mayor volumen y cantidad de células) o citología (menos invasivo, pero no tan rentable). Existen diferentes métodos para extracción de las células como por ejemplo la PAAF (punción-aspiración mediante aguja fina) o BAG (biopsia mediante aguja gruesa), que pueden ser guiadas mediante ecografía. Es importante que informe a su médico si toma alguna medicación que pueda alterar la coagulación, como por ejemplo Aspirina® o Sintrom®, para evitar el sangrado tras el procedimiento.
Anatomía patológica
Una vez se obtienen las muestras de tejido, es fundamental un exhaustivo análisis anatomo-patológico (microscópico) para establecer el diagnóstico de cáncer. Se analizan de manera rutinaria una serie de características en las células, en función de las cuales podemos clasificar el cáncer de mama en los distintos subtipos, valorar su agresividad y así seleccionar un tratamiento adecuado para cada paciente. Algunas de las características evaluadas son:
* Tipo histológico: en función de las células en donde se origine el tumor. Los más frecuentes son el tipo ductal o lobulillar.
* Receptores hormonales: principalmente los receptores para dos tipos de hormonas, los estrógenos y la progesterona. En algunos casos se pueden valorar también los receptores de andrógenos. Los tumores que expresan receptores hormonales en sus células se benefician de un tratamiento hormonal.
* HER2: Es indispensable, evaluar la sobreexpresión o no de este receptor en las células tumorales, ya que estos tumores tienen un tratamiento específico con fármacos dirigidos selectivamente a estas células.
* Grado histológico: puede ser bajo, moderado o alto, según el grado de maduración o diferenciación (que tan parecidos son a una célula normal) de las células tumorales. Los tumores de alto grado son más agresivos que los tumores de bajo grado.
* Ki 67: es una proteína que determina el índice de proliferación celular, es decir, el porcentaje de células que se encuentran multiplicándose en un momento determinado. Su valor viene informado como un porcentaje de 1 a 100%. Cuanto más alto es el porcentaje, mayor es la agresividad del tumor.
Perfiles de expresión genética del tumor: Plataformas moleculares
En algunas pacientes con cáncer de mama hormonosensibles (LUMINALES) en estadios iniciales, puede ser necesario realizar un estudio adicional en el propio tumor. Las plataformas génicas son una prueba que analiza los genes de los tumores de mama y valorarán su agresividad y el riesgo de recaída. Esta información nos permite seleccionar, de mejor manera, qué pacientes se benefician de recibir quimioterapia además de terapia hormonal de manera complementaria a la cirugía. Actualmente existen cuatro plataformas génicas disponibles: Prosigna, Oncotype, Mamaprint y Endopredict.
Contenido relacionado
{KomentoLock}
