Se estima que hay unos 250 millones de personas afectadas por linfedema en todo el mundo, una afección en la que el líquido intersticial, en forma de linfa, no es drenado correctamente. Esta condición clínica puede surgir tras una cirugía o radioterapia para casi todos los tipos de cáncer, pero suele ser más común en el cáncer de mama. ¿En qué consiste exactamente y qué opciones de tratamiento hay?
Se estima que hay unos 250 millones de personas afectadas por linfedema en todo el mundo, una afección en la que el líquido intersticial, en forma de linfa, no es drenado correctamente. Esta condición clínica puede surgir tras una cirugía o radioterapia para casi todos los tipos de cáncer, pero suele ser más común en el cáncer de mama. ¿En qué consiste exactamente y qué opciones de tratamiento hay?
El linfedema y la función del sistema linfático
Para entender qué es el linfedema primero debemos conocer el sistema linfático. Se trata de una red compleja de conductos, vasos, ganglios y órganos linfáticos, que encontramos por todo el cuerpo. Es una red periférica cuya función principal es transportar líquido intersticial en forma linfa desde los tejidos hasta el torrente sanguíneo. ¿Para qué?
El líquido que se encuentra en los espacios que rodean las células, el líquido intersticial, ayuda a aportar oxígeno y nutrientes a las células de los diferentes tejidos y a extraer sus desechos. Parte del líquido intersticial retorna al espacio vascular de los capilares sanguíneos en forma de plasma. Otra parte de este líquido intersticial es captado por vasos linfáticos, y en este momento lo denominamos linfa. Además, el transporte de ciertos elementos, como antígenos o bacterias, en la linfa hacia los ganglios linfáticos es fundamental para la respuesta inmune hacia éstos. Por lo tanto, el sistema linfático es una parte principal del sistema inmunitario del cuerpo.
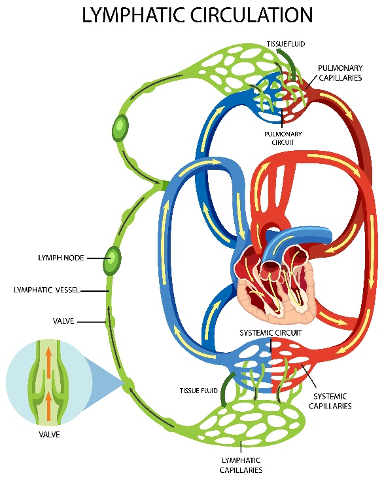
Imagen 1. Circulación linfática. Fuente: Imagen de brgfx en Freepik.
Conociendo el linfedema
Definimos el linfedema como la condición clínica caracterizada por un drenaje insuficiente de líquido intersticial en forma de linfa. Dado que parte de lo que se drena a través de la linfa son desechos celulares y bacterias, al no ser correctamente eliminados, se acumulan de manera anormal en el tejido subcutáneo. Ello hace que l linfedema en estadios avanzados se presente como una reacción de inflamación crónica contra estas sustancias. Ésta da lugar a fibrosis, que daña aún más estos conductos linfáticos y los hace más disfuncionales. Con lo cual, todavía se prolonga y se acentúa más esta reacción de inflamación, que en estadios más avanzados puede suponer una degeneración de la grasa y un cúmulo permanente del tejido subcutáneo en forma de tejido adiposo.
Principalmente, el linfedema afecta a las extremidades, aunque puede afectar también a la zona genital. Existen dos tipos:
- El linfedema primario no tiene una causa específica. Existe una clasificación clásica del linfedema primario en función del momento de inicio de la enfermedad aunque la clasificación más actual tiene en cuenta los elementos genéticos del paciente junto con elementos de la expresión clínica de la enfermedad. El linfedema primario puede ir acompañado de sintomatología muy diversa. Es mucho menos frecuente que el linfedema secundario y además los cambios histológicos no siempre son los mismos (histológicamente, puede haber aplasia o hiperplasia o hipoplasia).
- El linfedema secundario: En nuestro entorno, la primera causa de este tipo de linfedema es la oncológica relacionada especialmente con el cáncer de mama. De hecho, se estima que un 20% de las pacientes que se someten a una linfadenectomía axilar, lo desarrollarán. Afortunadamente, este porcentaje se está reduciendo en los últimos años gracias a la realización de cirugías menos agresivas. Sin embargo, globalmente, la primera causa de linfedema secundario no es oncológica sino infecciosa, la llamada filariasis
¿Cómo se diagnostica?
De entrada, el diagnóstico es clínico. Dependerá del estadio de los síntomas que presenta la paciente, como, por ejemplo: inflamación, pesadez, dolor, limitación funcional, cambios cutáneos, infecciones de repetición, dificultad para vestirse, además de otros síntomas acompañantes.
Imagen 2. Clasificación del linfedema en tres estadios. Fuente: Encuentros Digitales Xemio.
Durante la exploración clínica, también se tendrán en cuenta posibles causas desencadenantes (traumatismos, neoplasias, áreas tropicales, antecedentes familiares), si el diagnóstico no es evidente. Sin embargo, en contexto del cáncer de mama, suele serlo.
Por último, evaluaremos el sistema linfático ya que es fundamental para indicar eventualmente un posible tratamiento quirúrgico del linfedema. ¿Cómo? La prueba más importante es la evaluación con verde de indocinanina, una sustancia que nos da información, a tiempo real e in situ de la ubicación y función del sistema linfático: cómo se está drenando la linfa, a qué velocidad, por qué canales, etc.
Los tratamientos: ¿cuándo debo operarme?
Hoy en día no existe un tratamiento curativo del linfedema. Los tratamientos actuales solo permiten mitigar o controlar sus síntomas. Es decir, reducir la repercusión clínica para que la limitación funcional en el día a día de la paciente sea menor.
El tratamiento de primera línea es el tratamiento no quirúrgico, conocido como la terapia descongestiva completa. Es un tratamiento de rehabilitación que se compone de una fase más intensiva, de una duración de un mes y medio, en la que un fisioterapeuta realiza drenajes linfáticos a la paciente de forma diaria (o al menos cinco días a la semana) además de aplicar la compresión con las mangas compresivas en el caso del linfedema de extremidad superior. También, en esta primera fase, el profesional enseña a la paciente estos cuidados para que en la segunda fase pueda realizar un mantenimiento por sí misma, aunque en algunos casos apoyada por el profesional algún día a la semana para realizar los drenajes linfáticos.
Si el tratamiento de primera línea no es efectivo y no se logran resultados suficientes para ofrecer una buena calidad de vida a la paciente, es cuando el rehabilitador puede referir a la paciente a cirugía plástica para valorar la indicación de un tratamiento quirúrgico. Hay dos opciones:
- El tratamiento fisiológico o funcional, que tiene como objetivo potenciar la actividad del sistema linfático. Debe ser un linfedema con cierta actividad residual del sistema linfático, evaluada gracias a la prueba con verde de indocinanina. Básicamente son dos:
o Anastomosis linfovenosas: han demostrado lograr reducciones del diámetro de la extremidad afectada superiores al 50%. Consiste en derivar el flujo linfático a través del sistema venoso mediante anastomosis de pequeños vasos linfáticos a pequeñas venas. Se trata de un procedimiento mínimamente invasivo que, en manos expertas, es una cirugía con muy pocas complicaciones al suponer una mínima agresión quirúrgica.
o Transferencia ganglionar: en la mayoría de los casos se debería indicar de forma conjunta con la anastomosis linfovenosa ya que no existe consenso de su eficacia de forma aislada. Consiste en transferir tejido ganglionar sano a la zona afectada, normalmente la zona axilar.
- Si el sistema linfático no es suficientemente funcional como para intentar potenciar su actividad, es cuando se plantean opciones de tratamiento quirúrgico ablativo. En el caso del linfedema secundario consiste en hacer una liposucción con una técnica específica. Su objetivo es eliminar el espacio que existe entre la piel y el tejido subcutáneo, es decir, el tejido adiposo para que de alguna manera se elimine el continente donde se puede acumular el líquido intersticial y el tejido adiposo hipertrofiado. Por eso, se realiza en isquemia y tras la cirugía, se coloca permanentemente una manga compresiva realizada con el modelo de la extremidad contralateral de la extremidad afectada. Incluso, en algunos casos, pasado bastante tiempo utilizando la manga, se puede reducir su uso, pero es algo que no se puede asegurar tras este tipo cirugía.
Gracias al desarrollo de ciertas técnicas quirúrgicas de microcirugía, la formación específica en este ámbito, e importantes avances tecnológicos ha sido posible desarrollar estas técnicas quirúrgicas en las últimas décadas para que los profesionales sanitarios pueden ofrecer una opción terapéutica para mitigar los síntomas del linfedema.
 Jordi Descarrega Román
Jordi Descarrega Román